As veias varicosas ou veias varicosas são um distúrbio flebológico que leva a alterações estruturais e funcionais nas veias.
As veias varicosas podem aparecer em todo o corpo, afetando até órgãos internos, mas na maioria das vezes as extremidades inferiores são afetadas pelas veias varicosas. São as veias varicosas nas pernas a doença venosa mais comum.
A doença se desenvolve gradualmente, levando a distúrbios cada vez mais graves do fluxo sanguíneo venoso e da pressão arterial nas extremidades inferiores. Para o sucesso do tratamento das varizes, é necessário entrar em contato com um flebologista aos primeiros sintomas suspeitos de dilatação das veias e danos às suas paredes.
É importante lembrar que as varizes das extremidades inferiores no primeiro estágio de desenvolvimento são praticamente assintomáticas.
O mecanismo de desenvolvimento de veias varicosas
Para entender as causas das varizes, é necessário entender o funcionamento do sistema venoso das extremidades inferiores e as razões da expansão de seus vasos. O sistema consiste em três tipos de vasos: profundos, superficiais e comunicantes. Os profundos, portanto, ficam profundos, os superficiais ficam sob a pele e os comunicativos os conectam. A tarefa das veias comunicantes é manter um equilíbrio de pressão entre profundo e superficial. Quanto à funcionalidade das veias, as veias profundas drenam o sangue dos tecidos, e as veias superficiais drenam o sangue da pele e do tecido subcutâneo. No estado normal, pelas veias comunicantes, o sangue se move apenas no sentido das veias superficiais para as profundas e, graças ao fluxo sanguíneo equilibrado, não há dilatação das veias ou aumento de pressão nelas.
O sangue flui pelas veias de baixo para cima - das áreas periféricas até o coração, onde será enriquecido com oxigênio. Como a parede venosa é pouco desenvolvida e as veias não conseguem elevar o sangue de forma independente, é necessária uma certa força e pressão para superar a gravidade e levar o sangue ao coração. Devido ao fato de a camada muscular das paredes vasculares ser muito fraca para empurrar o sangue para cima, o processo de elevação envolve:
- Pressão arterial residual (pressão remanescente após o sangue ter sido transportado do coração. Pequena contribuição em relação a outros fatores);
- A força de contração dos músculos e tendões entre os quais se encontram as veias (ao caminhar, os músculos contraídos comprimem as veias, empurrando seu conteúdo para cima);
- Válvulas das veias (graças a elas o sangue que sobe devido à pressão residual e ao trabalho muscular não desce).
Em muitos aspectos, é o funcionamento eficaz das válvulas que garante um fluxo sanguíneo saudável, pressão arterial normal e ausência de veias varicosas nas pernas.
As válvulas nas veias estão localizadas de forma que permitem que o sangue flua bem em direção ao coração e evitam seu refluxo. O movimento pelas veias na direção oposta (para longe do coração) é chamado de refluxo e faz com que as veias se dilatem e desenvolvam veias varicosas.
O desenvolvimento da doença ocorre da seguinte forma. Devido ao refluxo e ao aumento da pressão, as veias começam a se deformar. Este é o primeiro passo para as veias varicosas. O aumento da pressão leva ao estiramento das veias e ao afinamento de suas paredes. As veias começam a torcer, sua tortuosidade e nodularidade aumentam, as paredes são danificadas e a expansão progride. Reagindo a essas mudanças, as células nervosas das paredes dos vasos começam a enviar sinais alarmantes sobre o tônus venoso insuficiente. O centro vasomotor do cérebro, ao receber tal sinal, começa a aumentar o tônus venoso, o que agrava ainda mais as veias varicosas.
Causas e fatores de risco de varizes
Existem vários fatores que contribuem para a dilatação das veias e o desenvolvimento de varizes.
- Hereditariedade. A fraqueza congênita das paredes das veias é uma razão importante para sua expansão. Uma pessoa cuja família imediata sofre de varizes nas extremidades inferiores tem muito mais probabilidade de desenvolver a doença do que uma pessoa de uma família sem ela.
- Excesso de peso. Pessoas obesas e pessoas com obesidade óbvia têm muito mais probabilidade de apresentar varizes.
- Gravidez. A compressão das veias retroperitoneais pelo útero leva a varizes temporárias das extremidades inferiores em um grande número de mulheres grávidas.
- Estilo de vida, nutrição, área profissional. Um estilo de vida sedentário ou em pé causa varizes devido ao aumento da pressão nas veias das pernas. É bem sabido que pessoas de certas profissões sofrem frequentemente de lesões venosas nas pernas e extremidades inferiores em geral. Cabeleireiros, vendedores, consultores de loja, trabalhadores da produção – esses e muitos outros profissionais correm risco de contrair a doença e procuram tratamento para varizes com mais frequência do que outros. A deficiência de vegetais crus e frutas na dieta do paciente contribui para o desenvolvimento de distúrbios flebológicos das veias. Usar roupas justas também tem um impacto negativo. A rigidez impede o fluxo sanguíneo livre e, portanto, contribui para o desenvolvimento de distúrbios venosos, incluindo lesões na parede vascular e veias varicosas das extremidades inferiores.
- Idade. O risco de desenvolver varizes nas pernas aumenta significativamente com a idade. Os idosos correm risco de contrair a doença.
- Os desequilíbrios hormonais também estão entre os fatores que contribuem para o desenvolvimento de varizes. Pacientes que tomam medicamentos hormonais devem estar especialmente atentos aos sintomas das veias varicosas.
Classificação de varizes
Diversas classificações de varizes são utilizadas em todo o mundo. A escolha de uma classificação específica depende do aspecto em que se estuda a doença e os distúrbios por ela causados.
Se estamos falando sobre os estágios de desenvolvimento das veias varicosas, então é usada uma classificação estágio por estágio:
- Etapa de compensação;
- Estágio de subcompensação;
- Estágio de descompensação.
A fase de compensação é quase assintomática. Observam-se alterações venosas, enquanto o paciente não se queixa de enfermidades típicas das varizes.
O estágio de subcompensação se expressa em alterações perceptíveis nas veias e nas queixas dos pacientes. Os pacientes já notam inchaço nas pernas, pés, tornozelos, sensação de “alfinetes e agulhas”, ocorrência e aumento adicional de convulsões (principalmente à noite). Ao exame, as veias varicosas são óbvias.
Estágio de descompensação. Problemas dermatológicos se somam aos sinais de subcompensação. Os pacientes estão preocupados com dermatite e eczema. A pele das pernas muda visivelmente. Adquire um aspecto pouco saudável, fica seco e ao mesmo tempo brilhante. A pele não pode ser dobrada, pois adere muito ao tecido subcutâneo. Há coceira na pele e formigamento nervoso na região das pernas. Às vezes, a hiperpigmentação se soma aos sintomas das veias varicosas.
Se falamos da classificação das varizes de acordo com os processos patológicos, ocorrem as seguintes categorias da doença:
- Distúrbios venosos focais, sem refluxo;
- Distúrbios venosos focais com refluxo nas veias superficiais e comunicantes;
- Distúrbios venosos maciços com refluxo nas veias superficiais e comunicantes;
- Distúrbios venosos maciços com refluxo nas veias profundas;
A utilização desta classificação permite-nos dar uma descrição precisa das varizes. Graças a ele, fica claro exatamente como ocorrem as varizes: por exemplo, podem afetar pequenas áreas das veias e afetar apenas o fluxo sanguíneo venoso nas veias superficiais, ou podem ocorrer em todos os lugares e causar refluxo nas veias profundas.
Separadamente, vale destacar a classificação internacional de varizes, reconhecida e utilizada por flebologistas em todos os países. Essa classificação consiste em seis classes e descreve as varizes tanto por estágio quanto por processos patológicos.
Classe zero (classe 0). A doença ocorre sem sintomas visíveis. O motivo da consulta médica costuma ser uma sensação de peso nas pernas, que ocorre devido ao início da vasodilatação. O tratamento das varizes iniciado no estágio zero é o mais eficaz.
Primeira aula (turma 1). As cólicas noturnas aumentam o peso. Redes capilares e vasinhos aparecem na pele na região das pernas e/ou coxas.
Segunda aula (turma 2). Veias dilatadas, visíveis a olho nu, somam-se aos sintomas de primeira classe. Via de regra, o diagnóstico de varizes nesta fase torna-se mais simples e acessível. Um médico experiente, com base em um exame visual, poderá tirar uma conclusão preliminar sobre o grau de dilatação vascular.
Terceira série (3ª série). Somados ao peso e à sensação de saciedade estão os inchaços visíveis na região das pernas, tornozelos e pés, que eventualmente param de desaparecer mesmo após o repouso. A vasodilatação progride.
Quarta série (4ª série). Começam os problemas dermatológicos da pele. Desenvolvem-se dermatite e hiperpigmentação.
Quinta série (5ª série). No contexto de patologias dermatológicas causadas pela vasodilatação, inicia-se a formação de pré-úlceras.
Sexta série (6ª série). A extensão é salva. As pré-úlceras transformam-se em úlceras tróficas, de difícil tratamento.
Sintomas de varizes
A classificação das veias varicosas revela em grande parte os sintomas da doença.
Observemos novamente os sintomas das veias varicosas:
- Peso (especialmente nos pés e pernas);
- Sensação de plenitude na área afetada (como resultado da vasodilatação);
- Fadiga rápida e prolongada nas pernas;
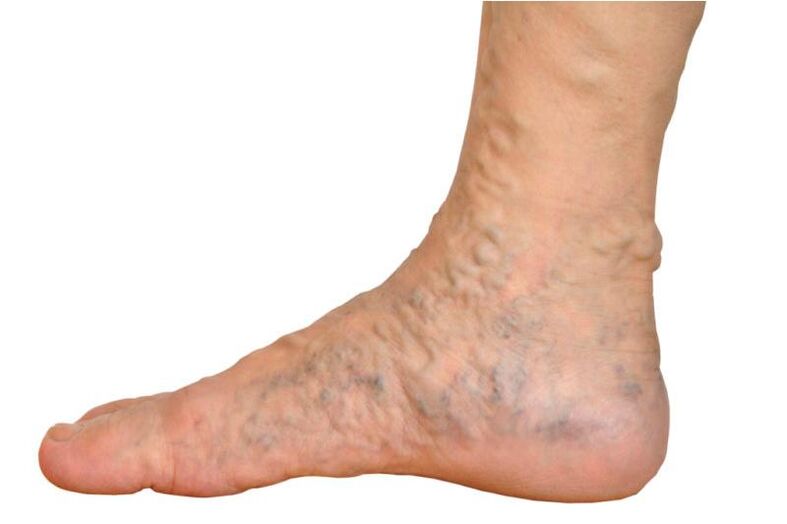
- Veias de aranha e malha na pele.
Cada novo estágio das veias varicosas ocorre com a deterioração da saúde e o desenvolvimento de novos sintomas. É importante ressaltar que nas varizes os primeiros sintomas visuais aparecem com mais frequência no terço superior das pernas.
Quanto aos sintomas de acordo com os estágios de desenvolvimento das varizes. Conforme mencionado acima, a etapa de compensação pode ocorrer sem doenças e reclamações graves. Ao mesmo tempo, as veias se expandem tanto que se tornam visíveis ao exame. As veias dilatadas ainda estão moles, a palpação não é dolorosa. A pele na área dos vasos dilatados permanece inalterada, não há ressecamento ou forte adesão da pele ao tecido subcutâneo.
Os sintomas da fase de subcompensação são mais distintos, trazem muito mais desconforto aos pacientes e tornam-se o motivo da primeira consulta ao flebologista. Os pacientes queixam-se de inchaço nas pernas e tornozelos, que aparece com a permanência prolongada em pé e desaparece rapidamente se a posição for alterada para horizontal. Ao inchaço das pernas, acrescenta-se periodicamente pastosidade - um leve inchaço da pele na área das veias varicosas.
Os sintomas das veias varicosas na fase de descompensação são os mais graves. Há dor e peso constante nas pernas. A pele sofre gravemente - fica seca, áspera e muito fina. Não pode ser dobrado devido à sua forte adesão ao tecido subcutâneo. Na verdade, ele se funde com os tecidos afetados pelas veias varicosas. A pigmentação aparece na área afetada. Os pacientes estão preocupados com coceira e cólicas na pele, que pioram à noite e à noite. A estagnação do sangue provoca desmaios e tonturas. O resultado de todos esses sintomas é o desenvolvimento de eczema e a formação de úlceras tróficas na pele.
Diagnóstico de varizes
Via de regra, diagnosticar varizes não é difícil. Um flebologista experiente pode fazer um diagnóstico preliminar no primeiro exame. Para esclarecer o estágio da doença, a prevalência das lesões venosas e estudar o fluxo sanguíneo, são prescritos diagnósticos de hardware. Isso pode ser ultrassom Doppler Doppler, angioscanning duplex, flebotonometria dinâmica, linfangiografia e muitas outras técnicas.
Com base nos dados obtidos, é feito um diagnóstico final e prescrito o tratamento.
Tratamento de varizes
Os métodos de tratamento das varizes dependem do estágio da doença em que foi procurada ajuda médica. Todos os meios de combate às varizes podem ser combinados em três grupos:
- Terapia conservadora;
- Escleroterapia;
- Cirurgia (remoção de varizes).
A utilização de um ou outro grupo de métodos é determinada pelas manifestações clínicas da doença e pelas indicações do organismo.
A terapia conservadora é a mais suave. Não pode devolver as varizes já alteradas ao estado saudável, mas é indispensável no preparo para intervenções cirúrgicas ou na impossibilidade de cirurgia e escleroterapia.
O tratamento conservador das veias varicosas das extremidades inferiores é, em muitos aspectos, semelhante à prevenção. Consiste em recomendações gerais para mudança de estilo de vida, redução do estresse corporal, uso de meias de compressão médica e uso de bandagens elásticas. Ao contrário da prevenção, a terapia conservadora para varizes envolve o uso de medicamentos flebotônicos especiais que têm efeito tônico na parede venosa.
A escleroterapia para varizes nas pernas (escleroterapia por compressão de veias) é um método invasivo eficaz para a remoção de varizes. Uma preparação espumosa é injetada na veia, causando destruição da parede venosa e sua posterior colagem. Imediatamente após a injeção, a veia é comprimida com uma meia de compressão bem ajustada à perna - para máximo contato com as paredes - e deixada em posição fixa. É necessário usar modeladores por um a um mês e meio até que se formem aderências densas na veia.
A escleroterapia das veias perde visivelmente a eficácia na presença de refluxo dos vasos profundos para os superficiais. O refluxo pode ser uma contraindicação para o procedimento.
A cirurgia para varizes é um método principal e eficaz de tratamento de patologias venosas. A remoção das varizes é realizada por meio de diversas ferramentas e técnicas: coagulação a laser, fotocoagulação. A intervenção mais séria é a flebectomia, na qual as veias varicosas são simplesmente removidas.
Na tromboflebite séptica, é realizada uma crossectomia em toda a extensão da veia. Tem baixo efeito cosmético e é altamente traumático, mas em alguns casos é insubstituível. Durante a operação, a veia safena magna é ligada em sua confluência com a veia femoral e suas seções localizadas abaixo do local da ligadura são removidas. A veia é removida através de uma grande incisão na coxa. A operação deixa uma longa cicatriz.
Uma técnica cirúrgica eficaz para o tratamento de varizes é a miniflebectomia. Ao contrário da crossectomia, a remoção não é realizada por meio de uma grande incisão, mas por meio de uma miniincisão ou punção. Graças a isso, consegue-se um alto efeito cosmético: duas a três semanas após a remoção, os hematomas desaparecem e praticamente não restam vestígios da operação.
Prevenção de varizes
A prevenção das varizes envolve limitar e controlar as cargas estáticas no corpo, realizando exercícios físicos básicos quando forçado a ficar em pé ou sentado. A paixão por esportes que ajudam a manter a saúde venosa é incentivada. Por exemplo, a natação é eficaz na prevenção de varizes.
Recomenda-se o uso de roupas de compressão. Trabalhadores físicos pesados, mulheres grávidas e pessoas com sobrepeso correm o risco de desenvolver varizes nas extremidades inferiores e devem usar constantemente dispositivos de compressão.
Além disso, se você tem tendência a desenvolver varizes, deve seguir uma dieta alimentar. Um flebologista pode sugerir uma dieta.























