A dilatação das veias superficiais é causada por comprometimento da função valvular e do fluxo sanguíneo. As varizes são típicas das extremidades inferiores, pois a postura vertical causa problemas no escoamento do sangue sob a influência da gravidade. Hoje veremos os sinais, sintomas e como curar as varizes nas pernas.
O mecanismo de formação de veias varicosas
Sob a ação das bombas músculo-venosas do pé, perna e coxa, sucção da pressão intra-abdominal e trabalho do coração, o sangue sobe de baixo para cima. As veias são grandes vasos através dos quais o sangue é transportado da periferia para o coração. As paredes dos vasos sanguíneos têm menos tecido muscular do que as paredes arteriais. Para evitar o fluxo sanguíneo reverso, as veias são equipadas com válvulas.
Com atonia das paredes venosas e insuficiência valvar, o sangue fica estagnado nas veias e ocorre sua deformação. O lúmen da veia aumenta. Quanto maior for, mais difícil será para as válvulas fechá-lo completamente. Conseqüentemente, mais sangue flui de volta, estagnando e esticando ainda mais as veias das pernas.
As varizes das extremidades inferiores dependem do gênero, pois, segundo as estatísticas, são mais comuns em mulheres.
Causas de varizes
As principais causas das varizes podem ser divididas em endógenas e exógenas:
- insuficiência venosa hereditária;
- inatividade física;
- postura forçada prolongada;
- usar salto alto;
- excesso de peso;
- desequilíbrio hormonal;
- algumas doenças crônicas e patologias de órgãos (coração, fígado, baço, etc.);
- alterações devido à idade;
- má postura e pés chatos;
- tomar certos tipos de medicamentos (contraceptivos orais, esteróides);
- aumento da pressão intracraniana, que causa:
- prisão de ventre;
- gravidez, etc
Como tratar varizes nas pernas em mulheres
Nas mulheres, o estado do sistema venoso é determinado pelas características morfológicas e fisiológicas do corpo. Assim, alguns cientistas sugerem que um gene especial, herdado e ligado ao género, é responsável pela patologia das veias no corpo das mulheres. Determina a proporção de colágeno e elastina nas paredes das veias. Portanto, nas mulheres, as veias varicosas nas pernas são muito mais comuns.
Além disso, se a hemodinâmica nas veias profundas for perturbada, o sangue é descarregado nas veias safenas. A estrutura do tecido subcutâneo nas mulheres apresenta diferenças características. O tecido subcutâneo bem desenvolvido divide o tecido em setores por pontes de tecido conjuntivo. Em mulheres com tecido subcutâneo frouxo, via de regra, as veias são de paredes finas e tortuosas. Os “jumpers” pressionam as paredes mais finas, impedindo ainda mais a saída de sangue.
O estado da camada muscular da parede venosa nas mulheres também é influenciado pela quantidade de hormônios sexuais. Com a diminuição dos níveis de estrogênio causada pela gravidez, desequilíbrios hormonais e menopausa, surgem os chamados hormônios “corpo lúteo”, que relaxam os músculos da parede venosa.
Segundo as estatísticas, as veias varicosas ocorrem em 70% das mulheres que tiveram irregularidades menstruais durante a gravidez.
A dependência hormonal também é indicada pelo fato de que com a terapia de reposição hormonal durante a menopausa, os sintomas das varizes aparecem menos e o risco de desenvolver a doença é reduzido. E tomar anticoncepcionais hormonais aumenta o risco de veias varicosas.
Durante a gravidez, um risco aumentado de desenvolver patologia venosa está associado a:
- pressão mecânica – o aumento fetal pressiona a veia cava inferior e impede o fluxo sanguíneo;
- problemas de circulação – durante a gravidez, o volume de sangue aumenta e a sua saída do coração aumenta, o que cria uma carga adicional nas veias não só das pernas, mas também da pélvis;
- um aumento nos níveis de progesterona afeta o tônus do tecido muscular nas paredes das veias, relaxando-os significativamente;
- distúrbio de hemostasia é acompanhada por aumento da coagulação sanguínea e aumento da sua viscosidade, o que leva à formação de trombos.
Fatores exógenos agravam o curso do processo patológico na mulher. Nos homens, as veias varicosas nas pernas são causadas, em maior medida, por fatores exógenos. A causa das veias varicosas nos homens é a atividade física excessiva resultante do levantamento de peso no trabalho ou da prática de esportes de força.

Praticar alguns esportes pode causar lesões nas pernas, o que leva à expansão total das veias. Um estilo de vida sedentário e má nutrição levam à obesidade e aumentam a carga nas pernas. O abuso de álcool e o tabagismo afetam o estado reológico do sangue. Não só se torna mais viscoso, mas também existe o risco de trombose venosa devido à hemostasia prejudicada.
Uma causa comum de varizes é a natureza específica do trabalho nos homens. A permanência prolongada em posição estática (em pé ou sentado), vibração local ou geral (motoristas, operadores de escavadeiras, perfuradores) não só causam estagnação do sangue nas pernas, mas também afetam o estado e função da parede venosa. Os homens, em menor grau, mas assim como as mulheres, têm predisposição genética para varizes.
Estudos estatísticos confirmam um risco aumentado de veias varicosas em caucasianos.
As veias varicosas secundárias são causadas por patologia sistêmica. A composição do sangue e o estado das veias são influenciados pela patologia hepática. A violação de suas funções pode levar à interrupção do metabolismo lipídico, à formação de colesterol “ruim” e à deposição de placas na parede interna da veia. A patologia renal leva à patologia do metabolismo do sal de água e ao espessamento do sangue.
Ambos os tipos de doenças podem causar varizes nas pernas. O diabetes mellitus também causa varizes e agrava seu curso. O diabetes mellitus perturba a nutrição e o funcionamento dos tecidos, o que pode causar a formação de úlceras tróficas nas pernas. As doenças urogenitais inflamatórias (prostatite nos homens e vulvite, vaginite, endometrite, etc. nas mulheres) também podem causar varizes.
As varizes são uma doença crônica com tendência a progressão e recorrência.
Sinais de varizes
Os primeiros sinais de varizes manifestam-se por vários sintomas característicos:
- sensação de peso nas pernas;
- a ocorrência de cãibras nos músculos da panturrilha;
- sensação de formigamento ou dormência;
- inchaço no final do dia.
À medida que a doença progride, os sintomas aumentam:
- o aparecimento de vasinhos;
- aparecem veias dilatadas, tortuosas e deformadas;
- a cor dos tecidos adjacentes muda;
- há dor nas veias;
- áreas inflamadas com pele hiperêmica são visíveis;
- Durante a palpação, densos nódulos trombosados são sentidos ao longo da veia.

Os sintomas dependem da natureza e do estágio das veias varicosas. Se o processo piorar, as veias varicosas podem levar a complicações graves. Os sintomas aumentam, a dor é sentida não só após a atividade física, mas também no estado de calma. Há uma sensação de coceira e queimação dentro da veia danificada.
Devido ao fornecimento insuficiente de sangue, a nutrição da pele é perturbada; a melatonina é depositada nas células danificadas, escurecendo a epiderme. A progressão adicional da doença pode ser acompanhada pelo aparecimento de úlceras tróficas, de difícil tratamento. Muitas vezes, uma violação do trofismo tecidual se manifesta na forma de deramtoses, eczema, ressecamento e perda de elasticidade da pele. Os sintomas listados são típicos do desenvolvimento de varizes, mas também existem sintomas individuais devido às características do corpo e doenças concomitantes. Os sintomas também caracterizam os diferentes estágios das varizes.
Classificação de doença venosa
As varizes apresentam vários estágios de desenvolvimento, que caracterizam sintomas de intensidade variável:
- Estágio de compensação - o início da doença é caracterizado pelo aparecimento de vasinhos, deformação das veias safenas, sensação de peso e inchaço.
- Estágio de subcompensação - as varizes progridem, há mudança na cor dos tecidos, presença de áreas hiperpigmentadas, inchaço constante, cãibras musculares noturnas nas pernas, a dor persiste mesmo em repouso.
- Estágio de descompensação - são visíveis sinais de inflamação das veias, a deformação aumenta e se espalha. A interrupção progressiva da nutrição e do suprimento sanguíneo aos tecidos pode levar à formação de úlceras tróficas, necrose tecidual, etc.
De acordo com a classificação moderna das doenças venosas crônicas, a patologia é caracterizada por diversas características - manifestações clínicas (C), sinais etiológicos (E), características anatômicas e localização das veias varicosas (A), manifestações fisiopatológicas (P).
Então as manifestações clínicas das veias varicosas podem ser divididas em 6 etapas:
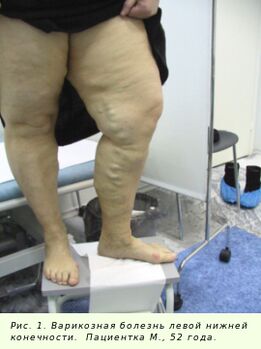
- As primeiras manifestações das veias varicosas são peso e dores nas pernas. Não há distúrbios circulatórios nas pernas (C0).
- C1 – varizes reticulares, nas quais aparecem veias reticulares ou vasinhos.
- C2 – a progressão da doença se expressa em alterações visíveis, aparecimento de nódulos, veias tortuosas projetando-se acima da superfície da pele.
- C3 – estágio de formação do edema. A permeabilidade das paredes das veias é prejudicada, o líquido permeia o tecido ao redor dos vasos. Não foram observadas patologias tróficas nos tecidos.
- C4 – são perceptíveis alterações tróficas na epiderme das pernas. Podem aparecer sintomas de atrofia branca, dermatite e eczema.
- C5 – úlceras tróficas cicatrizadas, com tendência a recidiva.
- C6 – há uma ou mais úlceras abertas na parte inferior das pernas.
As varizes devem ser tratadas para interromper o processo. Para estabelecer com precisão a localização e extensão das áreas trombosadas, determinar o estágio da doença e prescrever o tratamento adequado, é necessário realizar uma série de estudos diagnósticos. Na codificação das varizes, segundo a classificação internacional das doenças venosas crônicas, também é codificado o tipo de diagnóstico.
Diagnóstico de varizes
Para varizes, a etapa inicial do estudo é o exame físico e a análise da anamnese. Podem ser prescritos exames laboratoriais de sangue e exames de hardware das veias das extremidades:
- dopplerografia;
- angioscano;
- pletismografia;
- ressonância magnética;
- tomografia computadorizada espiral;
- flebotonometria, etc.
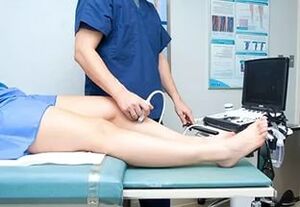
De acordo com a classificação internacional de doenças venosas crônicas, o diagnóstico é codificado em função do tipo e número de estudos (L1, LII, LIII). Por exemplo: exame clínico e ultrassonografia Doppler (LI); Exame clínico + ultrassom Doppler + ultrassom (LII), etc.
Com base na conclusão, uma estratégia de tratamento é desenvolvida.
Tratamento de varizes patológicas
O tratamento de varizes em diferentes estágios do desenvolvimento da doença envolve o uso de vários métodos e meios de terapia:
- medicinal;
- não medicinal:
- fisioterapia;
- hidroterapia;
- fisioterapia;
- hirudoterapia;
- meias de compressão e bandagem com atadura elástica;
- massagem (por exemplo, ventosas);
- medicina tradicional;
- tratamento cirúrgico, etc.
Em diferentes estágios das varizes, são utilizados medicamentos externos e sistêmicos. No estágio inicial, pomadas, géis e cremes externos são suficientes para fortalecer as paredes venosas, aliviar o inchaço e normalizar o fluxo sanguíneo. Eles usam infusões e decocções de ervas medicinais: castanha-da-índia, galega officinalis, knotweed, elecampane, erva de São João, linhaça, etc.
O tratamento complexo das varizes dá o efeito esperado e reduz o risco de progressão e recorrência da patologia.
Um passo importante é a prevenção das varizes.
Prevenção para varizes
A prevenção das varizes consiste em:
- manter uma alimentação equilibrada;
- estilo de vida ativo;
- atividade física viável;
- abandonar maus hábitos;
- realizando exercícios especiais;
- normalização de peso, etc.
Seguir regras simples de prevenção impedirá o aparecimento ou progressão da doença. A pergunta: é possível curar as varizes em cada caso específico deve ser respondida pelo seu médico assistente.























