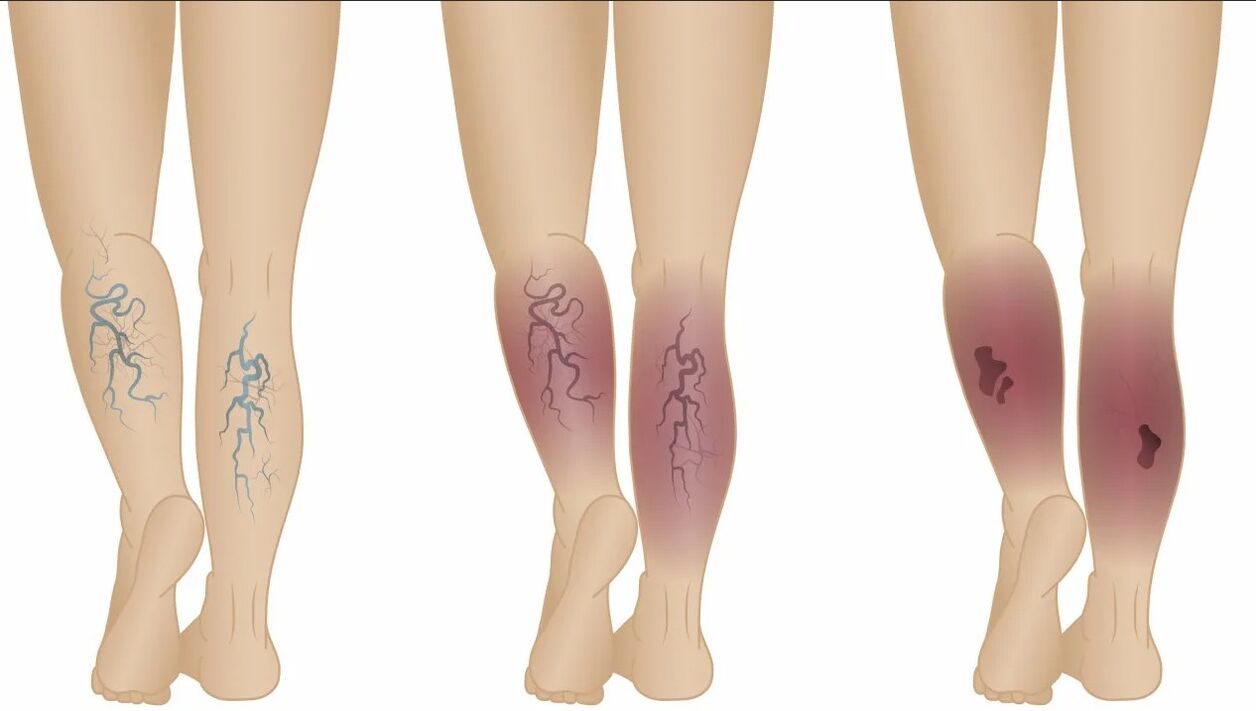
As varizes são uma doença na qual o estado normal das veias muda. Há aumento do diâmetro dos vasos e afinamento de suas paredes, e as áreas expandidas formam saliências - nós. Devido à fraqueza das paredes, a função das válvulas que promovem o movimento do sangue pelas veias é perturbada. Por esse motivo, o sangue pode retornar, causando estagnação venosa.
Tais distúrbios podem levar a processos inflamatórios.
As veias das extremidades inferiores são as mais afetadas. Isso se deve ao fato de que na posição vertical do corpo aumenta a pressão sobre os vasos das pernas.
Causas de varizes nas pernas
As razões exatas para o desenvolvimento de varizes ainda não foram determinadas. Acredita-se que a patologia seja causada principalmente por defeitos congênitos ou adquiridos das válvulas venosas, já que a principal diferença entre varizes e veias normais é o mau funcionamento das válvulas. Como resultado, o fluxo sanguíneo é interrompido.
Os seguintes fatores podem contribuir para a ocorrência de varizes:
- Predisposição genética.Cerca de 80% dos casos da doença são familiares. Se um dos pais estiver doente, o risco de adoecer é de 25%, e ambos os pais – até 88%.
- Idade avançada.O risco de desenvolver a doença na velhice é 5 vezes maior que a média. Isso se explica pelo fato de que com a idade ocorrem alterações nas paredes vasculares e enfraquecimento do tônus vascular.
- Sobrepeso.O grande peso corporal exerce pressão adicional sobre as pernas. Além disso, a obesidade é frequentemente acompanhada por algumas outras doenças que afetam o estado dos vasos sanguíneos: diabetes, hipertensão e outras.
- Gravidez e parto.A possibilidade de desenvolver varizes existe ainda na primeira gravidez e parto, após o segundo é de 80%. A cada gravidez, o número e o diâmetro das veias varicosas aumentam. Durante a gravidez, o volume de sangue circulante aumenta. Além disso, à medida que o feto em desenvolvimento cresce, ele comprime cada vez mais os vasos da região pélvica.
- Desequilíbrio hormonal.Alguns hormônios influenciam o estado do sistema vascular. O fator afeta mais as mulheres que usam contracepção hormonal. Os hormônios femininos estrogênio e progesterona reduzem o tônus vascular e destroem as fibras de colágeno em suas paredes. Como resultado, as paredes enfraquecem e expandem.
- Estilo de vida– má nutrição, falta de mobilidade e trabalho associado a ficar sentado ou em pé por muito tempo. Mas caminhar, ao contrário, melhora o fluxo sanguíneo e previne doenças.
A maioria dos casos de varizes está associada à presença de uma predisposição hereditária, que se manifesta sob a influência de condições externas.
Se um ou mais fatores estiverem presentes, você pode ajustar seu estilo de vida, reduzindo ao máximo sua influência.
Sintomas de varizes
As veias varicosas podem começar a se desenvolver de forma assintomática. A ausência de sinais pronunciados ou a ordem de sua manifestação depende das características individuais do organismo.
Os sinais da doença incluem:
- Sensação de peso e plenitude nas pernassão os sintomas mais comuns.
- Inchaço.Nos estágios iniciais, o inchaço ocorre apenas na região do tornozelo e desaparece com o repouso, principalmente com as pernas elevadas. À medida que a doença progride, o inchaço se expande para o meio da perna.
- Fadiga e dores nas pernas.Eles geralmente aparecem depois de ficar muito tempo em pé. A dor também pode aparecer ao longo da veia afetada.
- Cãibras e coceira nos músculos.Na maioria das vezes ocorre à noite. A área com coceira pode ficar vermelha.
- Pequenos vasos dilatados– "redes" e "estrelas" visíveis através da pele. Na fase inicial, a doença se expressa na parte interna da perna. À medida que a doença progride, as veias tornam-se maiores e mais tortuosas.
- Vasos grossos dilatados.São um sinal de varizes crônicas já suficientemente desenvolvidas.
- Pigmentação da pele.As alterações na cor da pele estão associadas à deposição do pigmento hemossiderina, que forma manchas marrons de tamanhos variados. É criado o efeito de lugares sujos. Inicialmente, as manchas aparecem na parte interna da perna, mas depois podem se espalhar para o pé e toda a perna.
Devido ao aumento da pressão vascular, os glóbulos vermelhos vazam para os tecidos. Então eles são destruídos e o pigmento escuro hemossiderina é formado a partir da hemoglobina.
Complicações da doença
Se o tratamento não for iniciado em tempo hábil, podem surgir complicações:
- Trombose– formação de coágulos plaquetários (trombos) nas paredes venosas. Ocorre como resultado da estagnação do sangue e leva ao aumento dos nódulos venosos e ao bloqueio do lúmen dos vasos sanguíneos.
- Embolia pulmonar.Os coágulos sanguíneos podem se romper e viajar pela corrente sanguínea até a artéria pulmonar, causando um bloqueio. A condição leva à insuficiência pulmonar e cardíaca, ataque cardíaco e, no caso de grandes coágulos sanguíneos, morte.
- Tromboflebite– inflamação das paredes das veias com formação de coágulos sanguíneos, estreitamento do lúmen dos vasos sanguíneos. Desenvolve-se após trombose.
- Úlceras tróficas– inflamação dos tecidos que não cicatriza por muito tempo. Eles se desenvolvem como resultado de distúrbios nutricionais dos tecidos (trofismo) associados à estagnação venosa. As úlceras tróficas geralmente doem, coçam e inflamam. Em casos graves, podem causar envenenamento do sangue ou desenvolvimento de tumores malignos;
- Sangramentoocorrem como resultado de danos nas paredes mais finas dos vasos sanguíneos.
- Dermatite venosa e eczema– inflamação das camadas superficiais da pele associada a distúrbios nutricionais dos tecidos.
Por que as veias das minhas pernas doem?
Se as veias das pernas doem com varizes, a causa são distúrbios circulatórios e a pressão dos vasos dilatados nos tecidos circundantes.
Na fase inicial da doença, a preocupação mais comum é uma dor surda que aparece à tarde.
Se as veias varicosas causarem trombose venosa profunda, ocorrerá dor aguda na parte inferior da perna. Quando a canela é comprimida e o pé flexionado, isso se intensifica.
Se se formar uma úlcera trófica, a dor torna-se constante.
Dor intensa com varizes pode ocorrer após esforço físico prolongado e longos períodos em pé. A dor pode ser sentida ao longo de toda a extensão da veia varicosa, principalmente quando pressionada, associada ao estiramento das paredes dos vasos e à estagnação venosa.
As sensações dolorosas podem se intensificar a partir do aumento do edema associado ao acúmulo de líquido linfático, retenção de sal e água no corpo. Tais condições ocorrem, por exemplo, durante a menstruação, clima quente e úmido ou dieta inadequada.
Se ocorrer dor, é necessário reduzir a carga nas pernas. Se possível, você precisa deitar-se e colocar algo sob os pés, levantando-os assim. Devido ao fato de as pernas estarem acima do nível do coração, a pressão arterial nelas diminuirá. Essa medida vai ajudar na fase inicial da doença.
Você também pode aliviar a condição com um banho frio ou de contraste. Não use água quente; você deve alternar entre água fria e morna. As mudanças de temperatura fortalecem as paredes dos vasos sanguíneos. A principal condição é que a diferença de temperatura dos jatos não seja muito grande.
Cremes e géis com efeito refrescante terão um efeito calmante nas áreas doloridas.
Se a dor for forte e intensa, será necessária atenção médica. Você não será capaz de lidar sozinho.
Tratamento de varizes
Se sua perna doer, as veias varicosas precisam ser examinadas. Feito o diagnóstico e determinado o grau de evolução da doença, o médico escolherá as táticas de tratamento. Dependendo da gravidade da doença, podem ser oferecidos tratamentos não medicamentosos, medicamentosos e cirúrgicos.
Mudanças no estilo de vida e na dieta também são necessárias.
Tratamento não medicamentoso
Recomenda-se o uso de roupas de compressão (collants, meias ou bandagens), que criam pressão uniforme no membro inferior. Isso ajuda os vasos a lidar com a carga, estimula o fluxo sanguíneo e mantém o tônus das veias.
As roupas de compressão vêm em três classes. Para pacientes com dores nas veias, são recomendadas meias e collants de compressão classe 2. Se forem usadas bandagens elásticas, escolha estiramento médio.
Fisioterapia
Nos estágios leves da doença, os procedimentos de fisioterapia podem aliviar o quadro, incluindo o alívio da dor. Dependendo dos sintomas e contra-indicações, o médico escolherá o tipo de procedimento adequado:
- eletroforese, que ajuda a absorver medicamentos aplicados na superfície da pele;
- Drenagem linfática, melhorando a saída do fluido linfático e aliviando o inchaço;
- magnetoterapia– exposição a um campo magnético de baixa frequência. O procedimento reduz a sensibilidade das terminações nervosas.
Cura Fitness
O exercício melhora a circulação sanguínea e linfática, ajuda a aliviar o inchaço e evita a estagnação de líquidos. Após o exercício, o desconforto das varizes associado à inatividade ou ao trabalho prolongado em pé diminui.
Os exercícios são selecionados apenas por um especialista, pois existem movimentos e tipos de atividade física que serão proibidos.
Tratamento medicamentoso
Os medicamentos utilizados incluem analgésicos e antiinflamatórios com efeito analgésico. Os medicamentos antiinflamatórios reduzem a produção de substâncias que desencadeiam a inflamação. Isso leva à liberação de endorfinas – substâncias naturais produzidas no corpo que aliviam a dor e reduzem o estresse.
A terapia local também é realizada com pomadas, cremes e géis, que contêm substâncias que melhoram o estado dos vasos sanguíneos e previnem a formação de coágulos sanguíneos.
O regime de tratamento e a escolha dos medicamentos dependem da natureza da doença. Nesse caso, o tratamento deve ser abrangente e, além dos analgésicos, podem ser prescritos:
- Flebotônica– medicamentos com efeito venotônico e antiedematoso.
- Agentes antiplaquetários e anticoagulantes– agentes que previnem a formação de coágulos sanguíneos.
- Antioxidantes– para fortalecer as paredes dos vasos sanguíneos, melhorar o seu tom e reduzir a permeabilidade.
- Fibrinolíticos– medicamentos que ajudam a dissolver coágulos sanguíneos já formados.
- Agentes que afetam a nutrição dos tecidos.
Se ocorrer dor, você deve consultar um médico. O alívio da dor melhorará apenas temporariamente a condição, mas a doença ainda precisa ser tratada. O tratamento oportuno ajudará a normalizar a condição e evitar possíveis complicações.
Também é possível que a causa da dor não sejam as veias varicosas, mas sim outra doença. Por exemplo, neuralgia ou doença arterial. Somente um especialista pode esclarecer a situação após exame com ultrassom e outros métodos diagnósticos.
As doenças das veias são tratadas por um flebologista e um cirurgião vascular - angiologista.























